
 Umjetna oplodnja ili umjetna oplodnja jedna je od metoda potpomognutih reproduktivnih tehnologija koje pomažu ženi da zatrudni ako ona ili njezin seksualni partner imaju okolnosti koje sprječavaju začeće. Suština tehnologije leži u uvođenju u ženski genitalni trakt stranog genetskog materijala (sperme) bez spolnog odnosa.
Umjetna oplodnja ili umjetna oplodnja jedna je od metoda potpomognutih reproduktivnih tehnologija koje pomažu ženi da zatrudni ako ona ili njezin seksualni partner imaju okolnosti koje sprječavaju začeće. Suština tehnologije leži u uvođenju u ženski genitalni trakt stranog genetskog materijala (sperme) bez spolnog odnosa.
Tijekom IVF-a, oplodnja jajne stanice spermatom se pojavljuje in vitro, to jest, "in vitro", a umjetna oplodnja samo povećava šanse žene da zatrudni nakon što se ejakulat unese izravno u cervikalni kanal ili u maternicu..
Prvi put je umjetnu oplodnju izveo jedan talijanski znanstvenik krajem 18. stoljeća, koji je kao pokus proizveo postupak za osjemenjivanje psa. U Rusiji je umjetnu oplodnju žene prvi put izveo A. Shorokhova, a metoda je široko usvojena pedesetih i šezdesetih godina..
U Ruskoj Federaciji provedbu umjetne oplodnje regulira Min. Zdravlje br. 107 od 30.08.2012., U kojem je prikazana procedura za primjenu asistiranih reproduktivnih tehnologija i kontraindikacija za njihovu primjenu.
Uvjeti umjetne oplodnje
 Postupak umjetne oplodnje provodi se u peri ovulacijskom razdoblju nekoliko puta tijekom jednog prirodnog menstrualnog ciklusa, što povećava njegovu učinkovitost. AI se provodi dan prije očekivane ovulacije, dan ovulacije, i dan nakon otpuštanja jajne stanice iz folikula..
Postupak umjetne oplodnje provodi se u peri ovulacijskom razdoblju nekoliko puta tijekom jednog prirodnog menstrualnog ciklusa, što povećava njegovu učinkovitost. AI se provodi dan prije očekivane ovulacije, dan ovulacije, i dan nakon otpuštanja jajne stanice iz folikula..
Često se AI provodi nakon prethodne stimulacije ovulacije s folikul-stimulirajućim hormonom ili antiestrogenima.. U procesu pripreme za umjetno osjemenjivanje, sperma se podvrgava posebnom tretmanu, nakon čega se razlikuju najaktivniji i najživlji spermatozoidi..
Indikacije, kontraindikacije za umjetno osjemenjivanje
Umjetna oplodnja provodi se u sljedećim situacijama:
- vaginizam;
- upala cerviksa;
- erektilna disfunkcija seksualnog partnera;
- cicatricial deformity cerviksa;
- malformacije maternice;
- imunološka neplodnost (proizvodnja antitijela koja uništavaju spermu);
- hipoestrogenizam (debela cervikalna sluz, koja ometa prodiranje sperme u šupljinu maternice);
- idiopatska neplodnost;
- Azoospermia;
- opterećeno nasljedstvo od svoga muža;
- subfertilna sperma;
- HIV infekcija kod seksualnog partnera;
- žena koja nema seksualnog partnera;
- nekompatibilnost partnera u rezus faktoru (rizik nastanka Rh-konflikta tijekom trudnoće).
Provođenje postupka umjetne oplodnje kontraindicirano je u prisutnosti:
- somatska, duševna bolest žene kod koje je trudnoća kontraindicirana;
- grube abnormalnosti razvoja maternice, praćene nemogućnošću nošenja trudnoće;
- tumori, ciste jajnika;
- bilo koje malignosti;
- akutno ili pogoršanje kronične infekcije;
- opstrukcija jajovoda;
- teška adenomioza;
- odsustvo jajovoda, jajnika ili maternice;
- Akinospermija (ukočenost sperme) kod seksualnog partnera (po mogućnosti IVF).
Odluka o umjetnoj oplodnji kod pacijenta s jednim jajovodom ili djelomične tubularne opstrukcije donosi se pojedinačno, uzimajući u obzir stupanj opstrukcije i vjerojatnost oplodnje..
trening
Priprema za postupak odnosi se na oba partnera i uključuje, pored potrebnog pregleda, usklađenost s preporukama u fazi planiranja trudnoće (poboljšanje imuniteta, pridržavanje zdrave prehrane i načina života, unos vitamina, itd.). Faze pripreme za umjetno osjemenjivanje uključuju stručne savjete, instrumentalna i laboratorijska ispitivanja, obradu sperme.
Potrebni stručnjaci
Seksualni partneri trebaju posjetiti sljedeće stručnjake:
- terapeut za korekciju kroničnih bolesti;
- ginekolog za određivanje ginekološke patologije;
- androlog za dijagnozu poremećaja reproduktivnog sustava u muškaraca;
- urolog kako bi se isključile urološke bolesti;
- mamograf za otkrivanje patologije dojke;
- endokrinolog kako bi se isključila endokrinopatija.
Ako je potrebno, supružnici se imenuju za savjetovanje s kardiologom, onkologom i drugim stručnjacima..
Dodatne metode
Dodatni pregledi uključuju prolazne testove i prolaznu instrumentalnu dijagnostiku:
- OVK, OAM (oba partnera);
- biokemija krvi (za pacijente);
- zgrušavanje krvi (žene);
- genitalne infekcije (oba supružnika);
- krv za sifilis, HIV infekcija, hepatitis (bračni par);
- Rh faktor, krvna grupa (za muškarce i žene);
- sjeme;
- Ginekološki ultrazvuk, mliječne žlijezde (za pacijente);
- fluorografija, EKG (bračni par);
- spolni hormoni (žene);
- histerosalpingografija (procjena cijevi).
Nakon provedene ankete, žena (supružnik) potpisuje pristanak na umjetno osjemenjivanje..
Priprema spermija
 Sperme, koje se odluče koristiti za osjemenjivanje, moraju proći određeno liječenje, koje traje ne više od 3 sata. Tijekom liječenja ejakulata, sjemena tekućina se odvaja od aktivnih zametnih stanica, čime se eliminira ulazak u šupljinu maternice antigenih proteina i prostaglandina, što može izazvati kontrakciju organa ili anafilaktički šok. I u sjemenskoj tekućini nalaze se faktori koji smanjuju plodnost sperme. Liječenje ejakulata uključuje ne samo čišćenje iz sjemene tekućine, već i uklanjanje epitelnih stanica, mrtvih i neaktivnih spermija, bijelih krvnih stanica i bakterija..
Sperme, koje se odluče koristiti za osjemenjivanje, moraju proći određeno liječenje, koje traje ne više od 3 sata. Tijekom liječenja ejakulata, sjemena tekućina se odvaja od aktivnih zametnih stanica, čime se eliminira ulazak u šupljinu maternice antigenih proteina i prostaglandina, što može izazvati kontrakciju organa ili anafilaktički šok. I u sjemenskoj tekućini nalaze se faktori koji smanjuju plodnost sperme. Liječenje ejakulata uključuje ne samo čišćenje iz sjemene tekućine, već i uklanjanje epitelnih stanica, mrtvih i neaktivnih spermija, bijelih krvnih stanica i bakterija..
Vrste prerade sjemena:
- Metoda plivanja. Ejakulat se stavlja u medij za pranje, nakon čega pokretne i aktivne spermije plutaju na površinu. Trajanje pranja je oko 2 sata.
- pranje. Odnosi se na najlakše načine. Sastoji se od uklanjanja tekućeg dijela biološkog materijala, a ostatak je suspendiran u mediju za pranje koji sadrži antibiotike i pentoksifilin. Tada se talog centrifugira, ispere i ponovo centrifugira. Postupak traje oko 60 minuta..
- centrifugiranje. Nakon pranja i odvajanja leukocita, bakterija i neaktivnih spermatozoida, razrijeđeni biomaterijal podvrgava se dvostrukom centrifugiranju, što rezultira gradijentom gustoće. Trajanje je oko 60 minuta.
- Filtracija sperme. Isprani i centrifugirani ejakulat stavljen je na fiberglas kako bi se filtrirala sperma..
Izbor metode za pripremu biomaterijala određen je prisutnošću aktivnih i zrelih spermija s normalnom strukturom..
Vrste umjetnog osjemenjivanja
Postoje 2 opcije za umjetno osjemenjivanje:
- Homologija, ili osjemenjivanje spermom stalnog partnera / supruga. Može se koristiti svježe dobiveni biomaterijal ili sperma nakon krioprezervacije. Mužjine spermatozoide su zamrznute prije sterilizacije, uoči citostatika ili radioterapije..
- Heterološka metoda ili osjemenjivanje sperma donora. To se provodi u nazočnosti supruga (azoospermija, oligostenospermija i drugi čimbenici). Miješanje donorske sperme s muževom spermom kontraindicirano je, što degradira kvalitetu donatorskog biomaterijala, ali povećava šanse začeća. Prije izvođenja AI, provodi se test za penetraciju muških zametnih stanica donora i redovitog partnera u cervikalnu sluz. Ako je prodiranje sperme supružnika u sluznicu lošije, osjemenjivanje se vrši spermom donora..
Prema tehnici proizvodnje razlikuju se postupci:
- Inseminacija unutar vrata maternice. Smatra se da je najlakši postupak sperma ubrizgana intracervički..
- Intrauterina oplodnja. Biomaterijal se uvodi u šupljinu maternice..
- Osjemenjivanje u cijevi. Uvođenje sperme u jajovod iz ovuliranog jajnika. Učinkovitost ove vrste osjemenjivanja ne prelazi intrauterini uređaj..
- Intrauterina intraperitonealna inseminacija. Biomaterijal tretiran tekućinom koja poboljšava aktivnost sperme ubrizgava se u maternicu pod tlakom, zbog čega zametne stanice odmah prodiru kroz cijevi u trbušnu šupljinu, gdje se povećava vjerojatnost oplodnje jajašca koji se upravo oslobađa iz folikula. Koristi se za idiopatsku neplodnost ili neuspješnu intrauterinsku oplodnju.
Kako je umjetna oplodnja
Supružnici su na klinici na određeni datum. Ejakulat se sakuplja od partnera i obrađuje, žena prolazi ultrazvuk jajnika kako bi potvrdila ovulaciju. Postupak se provodi ambulantno..
Obratite pozornostUmjetna oplodnja je gotovo bezbolna i može donijeti samo blagu nelagodu..
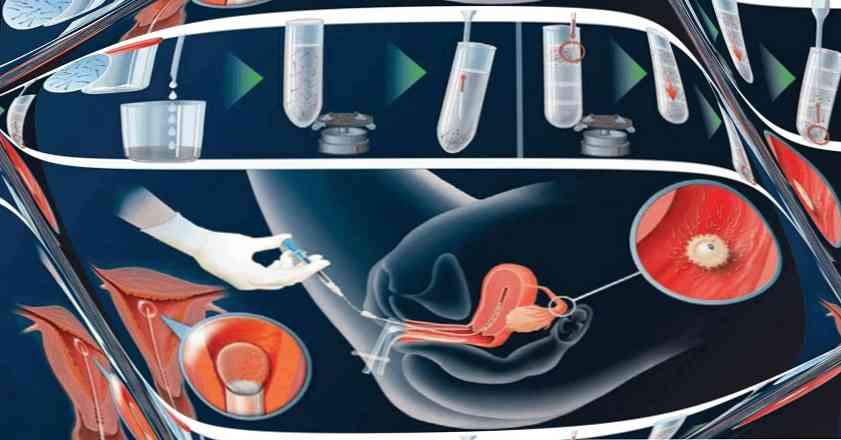 Nakon što je pacijent smješten na ginekološku stolicu, biomaterijal je sakupljen u štrcaljku, na koju je pričvršćen tupi vrh (intra-cervikalna inseminacija) ili plastični kateter (intrauterino osjemenjivanje). Ogledala su umetnuta u vaginu i ubrizgana sperma. Nakon umetanja materijala na vrat se postavlja cervikalna kapica kako bi se spriječilo curenje sjemena. Pacijent ostaje u ležećem položaju 45 - 60 minuta, nakon čega se oporavlja kod kuće..
Nakon što je pacijent smješten na ginekološku stolicu, biomaterijal je sakupljen u štrcaljku, na koju je pričvršćen tupi vrh (intra-cervikalna inseminacija) ili plastični kateter (intrauterino osjemenjivanje). Ogledala su umetnuta u vaginu i ubrizgana sperma. Nakon umetanja materijala na vrat se postavlja cervikalna kapica kako bi se spriječilo curenje sjemena. Pacijent ostaje u ležećem položaju 45 - 60 minuta, nakon čega se oporavlja kod kuće..
Postupno provođenje umjetne oplodnje
Pripreme za AI započinju tjedan dana prije njegove provedbe. Čovjek se treba suzdržati od posjeta kupkama, saunama, uklanjanju hipotermije, stresa i ograničavanju tjelesnih napora.. Predaja spermija zahtijeva seksualnu apstinenciju 3 dana. Također, muškarcu se preporuča da napusti konzumaciju alkohola, puši ili smanji broj dimljenih cigareta. 1 - 1,5 sata prije zahvata, partner prenosi spermu uz pomoć masturbacije. Uz malu količinu ejakulata, primjenjuje se metoda nakupljanja sperme (ejakulat se predaje nekoliko puta, a zatim zamrzava).
Pacijent također mora odustati od alkohola i pušenja, izbjegavati stres, ograničavati tjelesne napore, uzdržavati se od seksualnog odnosa 3 do 5 dana (isključujući spontanu ovulaciju).
Preporuke nakon AI:
- nemogućnost kupanja na dan AI;
- seksualna apstinencija 3 dana nakon zahvata;
- odbijanje dizanja utega i tjelovježbe (izaziva neuspjeh ugradnje u slučaju oplodnje);
- odbijanje loših navika i lijekova bez recepta;
Pacijent se treba vratiti liječniku 12 do 14 dana nakon zahvata za isporuku hCG, potvrđujući oplodnju, implantaciju i trudnoću..
Moguće komplikacije
Umjetna oplodnja odnosi se na minimalno invazivne tehnike, tako da je rizik od raznih komplikacija minimalan, ali ima mjesta za:
- Bolni sindrom. Možda pojava boli u donjem dijelu trbuha nakon uvođenja biomaterijala, zbog ekspanzije katetera cervikalnog kanala s metodom intrauterine inseminacije.
- Vasovagalna reakcija. Ona je uzrokovana grubim manipulacijama liječnika pri radu s vratom, što uzrokuje iritaciju njenih živčanih vlakana, ekspanziju odgovora krvnih žila, pad krvnog tlaka i smanjenje pulsa. Pokušaj pacijenta da zauzme vertikalni položaj izaziva odljev krvi iz mozga i akutnu vaskularnu insuficijenciju (nesvjestica).
- Alergijska reakcija. Promatrano s uvođenjem u maternicu šupljine slabo pročišćene sperme. U pratnji jarko crvenog osipa, smanjenja tlaka, drhtanja, zimice. U teškim slučajevima razvija se anafilaktički šok..
- Sindrom hiperstimulacije jajnika. Razvija se na pozadini uzimanja lijekova koji stimuliraju ovulaciju. U pratnji formiranja bilateralnih cista jajnika znatne veličine i boli.
- Infekcija genitalnog trakta. Tijekom postupka postoji kršenje pravila asepse.
- Ektopična trudnoća. Može se pojaviti kod provođenja AI pacijentima s djelomičnom tubularnom opstrukcijom ili infantilizmom reproduktivnog sustava (dugačke, tanke i uvijene cijevi).
- Višestruka trudnoća. Pojavljuje se kada se stimulira ovulacija lijekovima (nekoliko folikula sazrijeva istovremeno).
efikasnost
Reproduktivni stručnjaci preporučuju izvođenje ne više od 4 pokušaja AI, s tim da neuspjeh treba tražiti drugi uzrok neplodnosti i nastaviti s IVF-om. Utvrđeno je da se trudnoća razvija u 87% žena koje su bile podvrgnute umjetnoj oplodnji tijekom 3 uzastopna ciklusa, pri čemu je mogućnost začeća u sljedećih 6% ili manje.. U prosjeku, uspjeh AI je 12% (maksimalno 40%) i određen je sljedećim čimbenicima:
- prethodna stimulacija jajnika;
- dob (do 30 godina);
- stanje jajovoda, korisnost sluznice maternice;
- plodnost sperme.
Sozinova Anna Vladimirovna, ginekolog-opstetričar

